«Врачи сказали – мне снимут полностью весь скальп». История нашей 30-летней пациентки из Саратова с саркомой мягких тканей головы.
«Здесь я отсыпаюсь, дома некогда – совершенно бешеный график. Вернусь в Саратов – скорее надо выходить на работу. Вот только дождусь, когда швы заживут и можно будет надеть парик. У меня две дочки – семь и одиннадцать лет, деньги нужны. Вообще, хочу поскорей справиться с этой болезнью, накопить, чтобы нам хватило поехать следующим летом на море».
Ей совсем не дашь тридцати – точёные черты лица, красиво посаженная голова на тонкой, длинной шее. Немного косметики – девушка с обложки глянцевого журнала. Этому образу мешают только медицинская сетка, придерживающая повязки на бритой голове, а ещё – тревога, спрятанная в глубине больших, зелёных глаз. Последние десять лет её жизни были похожи на страшное кино. После каждой операции она надеялась – всё, этот кошмар закончился. Но её голова снова и снова покрывалась шишками. И с каждым разом их становилось больше.
Первый раз это случилось в 2011-м, когда Анастасии Григоренко было двадцать. В затылочной части головы выросла шишка размером с утиное яйцо. – Она была твёрдой, но совсем не болела, – говорит Анастасия, – вот только эстетически это выглядело не очень, и было трудно расчёсываться. Начала расти после того, как я ударилась как раз в этом месте об угол раскрытой дверцы кухонного шкафа. В поликлинике сказали – банальный случай, доброкачественная атерома, удаляется без проблем.
Анастасии удалили новообразование после родов, ведь в 2011-м она носила свою первую дочь. Но вскоре начала расти ещё одна шишка. Такое бывает, успокаивали врачи. В 2014-м, когда у них с мужем родилась ещё одна дочь, Анастасии удалили ещё одно новообразование. Но затылочная часть головы продолжала покрываться всё новыми шишками разных размеров. После ещё двух операций в 2017-м и 2019-м годах уже половина головы была покрыта множественными новообразованиями. Анастасию отправили к онкологу. Там она впервые услышала свой диагноз – злокачественное новообразование, саркома. – Конечно, шок, слёзы, сопли, – говорит она, – ожидание скорой смерти. Я была очень напугана. К тому же, врачи сказали – мне снимут полностью весь скальп, чтобы саркома не разрасталась дальше. Что будет со мной, смогу ли я работать? С мужем мы уже расстались, я в ответе за моих дочерей, им нужна мама! В голове стучалась одна мысль – в Москву, я хочу получить мнение специалистов федерального уровня.
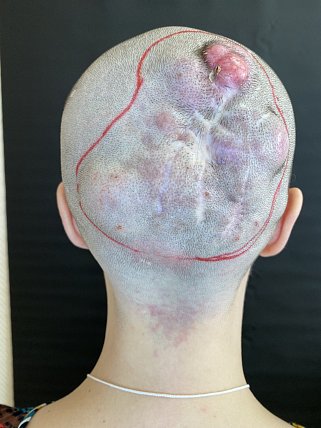
– При поступлении затылочная и теменная области были заняты массивной опухолью общим размером 18х17 см – комментирует научный сотрудник хирургического отделения N10 опухолей головы и шеи, Дмитрий Стельмах. – Выбухающая дерматофибросаркома мягких тканей волосистой части головы 3-й стадии, – такое заключение дали наши патоморфологи при пересмотре стёкол. Эта опухоль характерна частым рецидивированием при неадекватных операциях. Даже при грамотной, радикальной операции остаётся большой риск рецидива – чётких границ опухоли нет, она может начать разрастаться где-то по тканям. Что важно – опухоль была смещаемой относительно костей, значит прорастания в кости черепа нет. Что подтвердило КТ-исследование. Это давало нам шанс.
– Тактика лечения дерматофибросаркомы всегда начинается с операции, – поясняет ведущий научный сотрудник хирургического отделения N10 опухолей головы и шеи, д.м.н. Виталий Бржезовский. – Она нечувствительна к химиотерапии, к лучевой терапии. Опухолевый процесс был огромный, многоузловой. Он прорастал не только в кожу, но и в подкожную клетчатку, и в шлем головы. Но всё-таки не затронул кость. Если бы опухоль врастала хотя бы в кортикальную пластинку черепа, пришлось бы её удалять или делать даже более глубокую резекцию. В таком случае возникли бы проблемы с пластическим замещением дефекта. На голую кость без надкостницы и кортикального слоя положить кожный лоскут достаточно сложно, он не приживётся. А ведь пациентка – ещё совсем молодая женщина, и эстетическая сторона вопроса важна.
Операция заключалась в удалении многоузловой опухоли в теменно-затылочной области в пределах здоровых тканей единым блоком с подкожной клетчаткой и надкостницей. Одновременно с самого начала другая бригада работала в области правого бедра – вырезала лоскут, который будет закрывать дефект.
– Обнажилась надкостница и часть черепа без надкостницы площадью примерно 25х15 см – говорит старший научный сотрудник, реконструктивно-пластический хирург, к.м.н. Оксана Саприна. – В силу величины образовавшегося дефекта восполнить его за счёт каких-то местных тканей головы не представлялось возможным. Существуют различные виды пластического закрытия. Если бы дефект был меньше по размеру, можно было бы «натянуть» на него волосистую часть. Можно было взять часть кожи с переднего отдела головы и переместить с волосами назад, но в этом месте волосы уже никогда не будут расти. Мы хорошо понимаем, что для молодой женщины волосы на голове имеют большое значение. Поэтому был выбран именно этот вариант – лоскут с бедра, позволяющий впоследствии нарастить волосы. Это дорогая и длительная процедура, но у пациентки есть этот шанс и она может его использовать. Если вдруг у неё не получится трансплантация волос, при этом варианте она сможет свои волосы с верхней части головы собрать заколкой, чтобы спрятать дефект.
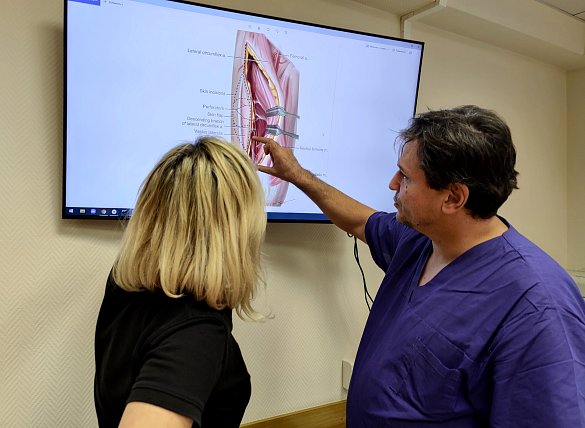
– С бедра мы не просто срезаем кожу, а по определённой методике берём кожу, подкожную клетчатку, выделяем один тончайший перфорат – сосуд, который питает эту кожу, и потом, идя по этому тонкому сосуду, мы идём к более крупному сосуду диаметром 2 мм, – поясняет Оксана Саприна. – Потом это всё выделяем, у нас получается большой участок кожи, подкожной клетчатки, а в центе маленький сосуд, в нём артерии и вены. После переноса и подшивания этого лоскута на новое место он никогда не приживётся и вскорости погибнет, если не создать там новый, отдельный участок кровообращения. Под микроскопом мы вшиваемся в маленькие височные сосуды, которые находятся чуть выше уха, присоединяя к ним сосуды с бедра. Соединяем артерию с артерией, вену с веной. Для того, чтобы у пациентки в последующем не было рубцов, используем специальные косметические разрезы. А на бедре, откуда мы забрали лоскут, остаётся практически незаметный косметический шов.
Соединив с использованием микрохирургической техники артерии и вены диаметром один-полтора миллиметра, пластический хирург должен запустить кровоток. Запустив его, он уже не сможет его остановить – иначе образуются тромбы и придётся делать всё заново. Но как проверить качество анастамоза, или места соединения? Для этого используется т.н. двухпинцетная проба. При помощи пинцетов как бы «выдаивается» небольшое количество крови, и хирург может оценить, хорошо ли работает анастамоз.
– Бывает, мы классно всё сделали, но всё-таки возникает осложнение, – говорит Оксана Саприна. – Любая травма, это воспаление. И главное следить – чтобы просвет не сузился, чтобы был ровный проток, нигде никакая ниточка не помешала. Поэтому первые трое суток самые критичные – вдруг тромбоз? Тогда я должна успеть сделать ей повторную операцию, чтобы лоскут жил. Каждые два часа – осмотр лоскута. Я оцениваю его цвет, капиллярную реакцию, делаю пунктирование. Смотрю, какая кровь – артериальная или венозная? Красная, артериальная, значит всё хорошо. Если кровь венозная, темноватая, значит, плохо работает вена, значит, надо добавлять препараты, продолжать контролировать. И так трое суток. Мы живём этим. Ночью думаешь – как там лоскут, вдруг что-то не так? Утром увидел – отлегло, сразу появляется настроение. На третьи сутки, когда мы видим хорошее кровоснабжение лоскута, мы уже спим спокойно.
– То ли врачи в Блохина так любят нас, то ли свою работу, – размышляет Анастасия, – но столько внимания к нам, столько заботы! Так аккуратно всё сшито и на голове, и на ноге! Я ведь сюда приехала уже вся изрезанная, я уже могу оценить. Вообще, я как сюда зашла, все мои страхи сразу рассеялись. Доктора рассказывали о разных способах лечения, на все мои вопросы ответили. Вернее, я даже не успевала их задавать, врачи мне на них сами отвечали. А раньше мне было очень тяжело, никто ответов не даёт, вообще ничего не объясняли. Я поняла, что здесь сделают всё, на что способна современная медицина, чтобы меня вылечить.
– Послеоперационный период прошёл достаточно гладко и спокойно, – рассказывает лечащий врач Дмитрий Стельмах. – С нашей стороны – антибиотики, кроворазжижающие препараты, уход. Лоскут хороший, сосуды хорошие, пациентка умница, дисциплинированная, ей сказали – лежать головой на одну сторону, так и лежала. Если бы лежала не на той стороне – просто пережались бы анастамозы, произошёл бы некроз лоскута, он бы отошёл. Выписали в удовлетворительном состоянии, швы сняты. Первый приём – через 2-3 месяца, в течение нескольких лет – раз в 2-3 месяца она приезжает. У неё мой телефон, мы всегда на связи. Бывает, сами звоним, просим прислать картинки. Вообще, любим, когда пациенты нам присылают свои видео, мы можем понять, как у него обстоят дела. Сейчас главное – год без рецидива. Гистологическое заключение удалённого в пределах здоровых тканей материала позволяет думать о благоприятном прогнозе.
Интересно услышать мнение эксперта о происхождении опухоли. Действительно ли удар в область мягких тканей волосистой части головы может спровоцировать злокачественное новообразование, в чём уверена Анастасия? – Отчасти, травма может спровоцировать, но чаще всего это совпадение, – говорит доктор Бржезовский. – Скорее всего, уже была небольшая, незаметная опухоль и травма ускорила её рост. Чтобы вот так, от удара по коже вдруг возникла опухоль – это я плохо себе представляю. Более серьёзные, глубинные процессы должны идти в тканях, чтобы случилась опухоль.
– На волосистой части головы в теменно-затылочной области довольно часто проявляются доброкачественные опухоли, в том числе атерома, – резюмирует Виталий Бржезовский. – Это даже не опухоль, а закупорка в коже сальной железы, отчего начинает формироваться что-то типа кисты, заполненной жиром. Общие хирурги атеромы удаляют и всё нормально. Но при этом врач должен иметь онкологическую настороженность – начинать диагностику надо всегда с пункции любого новообразования, даже если на первый взгляд кажется, что это доброкачественная атерома.