Полад Керимов: «С большими сомнениями высказался о том, что надо оперировать, ведь иначе ребёнок погибнет». В Онкоцентре прооперирована трёхмесячная девочка с гигантской опухолью в печени, составлявшей 20% массы её тела.
Врачей НИИ детской онкологии и гематологии Онкоцентра Блохина, куда со всей страны стекаются дети с самыми сложными и часто запущенными случаями, удивить непросто. Однако, о пациентке из Мордовии здесь вряд ли когда-нибудь забудут.
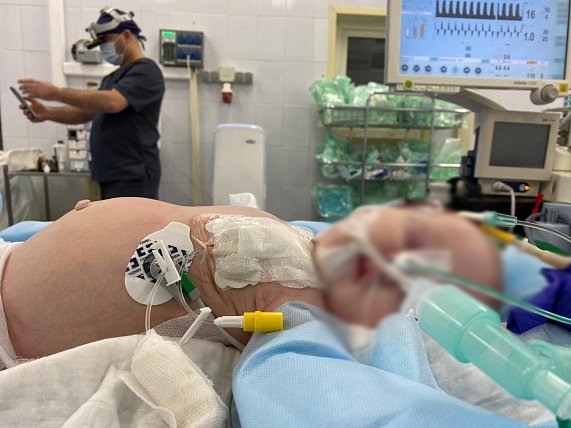
Трёхмесячная Анастасия Л. поступила с высокой температурой, не поддающейся жаропонижающей терапии. Сразу обращал на себя внимание огромный живот ребёнка – из-под рёберной дуги на 11 см выпирало новообразование гигантских размеров.
– Первым делом исследовали на все возможные инфекции, – рассказывает лечащий врач девочки, детский онколог хирургического отделения №2 отдела общей онкологии Гарик Сагоян. – У ребёнка по анализам крови синдром системного воспалительного ответа. Дали антибактериальную терапию. Учитывая тяжесть состояния и возраст ребёнка взять биопсию, которая даст точный результат, было невозможно. Сделали УЗИ-диагностику, МРТ брюшной полости, КТ грудной клетки, кровь на все онкомаркеры. Клинико-рентгенологический диагноз – гепатобластома. Опухоль в печени объёмом 1,5 тыс. кубических см. Чтобы было понятней – размером с гандбольный мяч.
Состояние, угрожающее жизни. У девочки весом 5 кг 100 гр гигантская опухоль сдавливала нижнюю полую вену – из-за этого был снижен кровоток и повышен риск тромбообразования. Сдавлены все сосуды брюшной полости. Уровень онкомаркера альфафетопротеина (АФП) 561 тысяча единиц – при том, что предельный показатель АФП в её возрасте должен равняться 1-й тысяче. Это невероятно, но АФП был увеличен в 560 раз! Лечение начали с химиотерапии. Пять курсов дали хороший ответ. Опухоль практически не сократилась – гепатобластома вообще медленно отвечает на химию, она уменьшилась всего на 20%. Зато уровень АФП снизился в 16 раз до 34-х тысяч! И вот тогда, когда неоадъювантная химиотерапия была закончена и все возможные воздействия на опухоль были использованы, стал вопрос о хирургическом этапе лечения.
– Надежда на то, что лекарственная терапия позволит сократить размеры опухоли и тем самым минимизирует объём хирургического вмешательства ребёнку, возраст и вес которого слишком мал, не оправдалась, – рассказывает ведущий научный сотрудник хирургического отделения отдела общей онкологии НИИ детской онкологии Онкоцентра, д.м.н. Полад Керимов. – Поэтому признаюсь, всяких опасений и страхов перед операцией было много. Опухоль занимала всю брюшную полость, было понятно, что она исходит из левой доли печени, поражая первый, второй и третий её сегменты. По данным визуализации трудно было определить, насколько поражены центральные структуры органа, насколько поражены сосуды, приносящие кровь в печень, а также сосуды, отводящие кровь от печени. Ясно одно - хирургическое вмешательство будет крайне сложным.
– Но мы не ищем лёгких путей, – замечает Полад Керимов, – взвесив все за и против, осторожно, с большими сомнениями я высказался о том, что надо оперировать. Ведь иначе ребёнок погибнет. Не так давно мною была прооперирована девочка с гепатобластомой. Но та была постарше, 6-ти месяцев и изначально было чётко понятно, что опухоль располагается далеко от магистральных сосудов. Хотя тоже имела гигантские размеры. А тут все центральные структуры печени были смещены вправо в сторону здоровой паренхимы печени. И определиться с вовлечённостью этих структур в опухолевый процесс было очень непросто. Это можно было сделать только интраоперационно, т.е. уже во время операции.
Помимо того, значительно осложнял ситуацию вес ребёнка – всего 5 кг. Это значит – даже при самой небольшой кровопотере велика вероятность того, что возникнут серьёзные осложнения, которые будут фатальными. У ребёнка с таким весом объём циркулирующей крови всего 200 мл. А резекция печени подразумевает массивную кровопотерю. Здесь могло бы помочь оборудование, аппарат Cell Saver, способный вернуть ребёнку его кровь, т.е. аутокровь. Потерянная ребёнком кровь собирается, проходит фильтрацию на аппарате и затем возвращается ребёнку. Вот только для работы аппарата необходимо собрать больше литра крови. У маленькой Насти столько просто не было. – Поэтому оперировать надо было, как говорится, non touch, практически на весу, – говорит Полад Акшинович, – гарантированно без каких-то серьёзных травм, аварий и кровопотерь. Что мы и сделали.
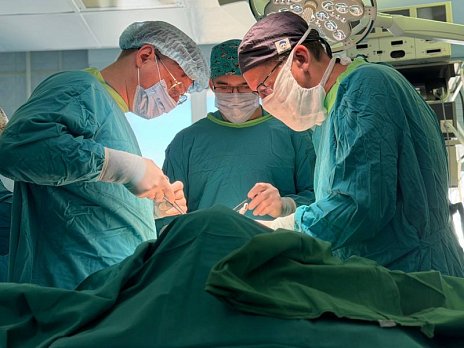
– Первым этапом была ревизия и оценка наших возможностей, – поясняет доктор Керимов ход операции. – Сделав разрез, мы поняли, что нам абсолютно ничего не понятно из-за гигантских размеров опухоли. И решили – пойдём стандартно. Будем выделять магистральные сосуды, перевязывать их и осторожно двигаться дальше. Так всю операцию мы поэтапно выделяли различные структуры. Отделили здоровую паренхиму, т.е. ткань печени с опухолью, чтобы не нарушить целостность капсулы. Мы должны оперировать по здоровой паренхиме и нам это удалось. Убрали левую долю печени и часть центральных сегментов, т.е. 4-й сегмент тоже был резицирован – удалён. Изначально предполагали, что выполним более масштабное вмешательство – расширенную левостороннюю гемогепатектомию. Но удалось выполнить более экономное вмешательство, удалили только вторую, третью и часть четвёртого сегмента. Сохранили доли печени. Так что 60% органа сохранили. Со временем она гипертрофируется, увеличивается в размерах, чтобы распределить нагрузку.
Вес удалённой опухоли составил 820 граммов – 20% массы тела ребёнка. Эту невероятную по сложности операцию хирург Керимов провёл поистине виртуозно, продемонстрировав мастерство высочайшего класса. Нигде в России не делают ничего подобного. Более того, такая операция – заметное событие в мировом масштабе и оно обязательно будет освещено в научной литературе. Но всё же радоваться было рано.
Послеоперационный период таил в себе огромную опасность. – Маленькие дети и старики переносят хирургические вмешательства любого объёма, – повторяет слова своего учителя Полад Акшинович, – но часто они не переживают послеоперационных осложнений. Вариантов печального развития событий увы, много – желчеистечение, пневмония, любая другая патология, встречающаяся в послеоперационном периоде. Были худшие предположения – слишком уж маленький вес, могла не выжить, – не скрывает хирург.
Какова же была радость врачей-реаниматологов, медсестёр – всех, кто был задействован в спасении крошечной Насти, когда на вторые сутки после операции девочка без каких-либо проблем начала восстанавливаться и с удовольствием поела! – Для хирурга узнать об этом – настоящее счастье, – признаётся Полад Керимов. – Это счастье, ведь в этот момент мы даже больше отвечаем за ребёнка, чем его родители. Мы взялись выполнить сложное вмешательство. Мы внедрились, вмешались в судьбу ребёнка, понимаете? Это огромная ответственность. И сейчас и даже в дальнейшем, в период реабилитации мы отвечаем за его жизнь. Сегодня я могу сказать, что сделал всё возможное, чтобы шансы ребёнка на полное выздоровление были высокими.
– Сейчас проводим последний, 6-й курс и готовим ребёнка к выписке, – говорит Гарик Сагоян. – Наша храбрая девочка быстро восстановилась – на третьи сутки перевелась из реанимации в стационар. Через две недели после операции состояние стабильное. Что особенно радует – после операции уровень АФП уже был 8 тысяч, сейчас, по прошествии двух недель этот показатель снизился до 1-й тысячи при том, что по её возрасту верхняя норма сегодня 417. Мы ожидаем, что АФП будет ещё снижаться. Отправили кровь на генный анализ. Возможно, есть генные поломки. Если они найдутся, то в зависимости от вида поломки будет необходимо наблюдаться у иммунолога, либо у генетика. Рекомендовано наблюдение у детского онколога по месту жительства, а мы через телемедицину будем консультировать раз в три месяца. Очная консультация один раз в год. Вероятность рецидива примерно 15%, не больше. Прогноз у девочки благоприятный. Вырастет здоровой и скорее всего, не поверит, если ей когда-нибудь эту историю расскажут.
Трёхмесячная Анастасия Л. поступила с высокой температурой, не поддающейся жаропонижающей терапии. Сразу обращал на себя внимание огромный живот ребёнка – из-под рёберной дуги на 11 см выпирало новообразование гигантских размеров.
– Первым делом исследовали на все возможные инфекции, – рассказывает лечащий врач девочки, детский онколог хирургического отделения №2 отдела общей онкологии Гарик Сагоян. – У ребёнка по анализам крови синдром системного воспалительного ответа. Дали антибактериальную терапию. Учитывая тяжесть состояния и возраст ребёнка взять биопсию, которая даст точный результат, было невозможно. Сделали УЗИ-диагностику, МРТ брюшной полости, КТ грудной клетки, кровь на все онкомаркеры. Клинико-рентгенологический диагноз – гепатобластома. Опухоль в печени объёмом 1,5 тыс. кубических см. Чтобы было понятней – размером с гандбольный мяч.
Состояние, угрожающее жизни. У девочки весом 5 кг 100 гр гигантская опухоль сдавливала нижнюю полую вену – из-за этого был снижен кровоток и повышен риск тромбообразования. Сдавлены все сосуды брюшной полости. Уровень онкомаркера альфафетопротеина (АФП) 561 тысяча единиц – при том, что предельный показатель АФП в её возрасте должен равняться 1-й тысяче. Это невероятно, но АФП был увеличен в 560 раз! Лечение начали с химиотерапии. Пять курсов дали хороший ответ. Опухоль практически не сократилась – гепатобластома вообще медленно отвечает на химию, она уменьшилась всего на 20%. Зато уровень АФП снизился в 16 раз до 34-х тысяч! И вот тогда, когда неоадъювантная химиотерапия была закончена и все возможные воздействия на опухоль были использованы, стал вопрос о хирургическом этапе лечения.
– Надежда на то, что лекарственная терапия позволит сократить размеры опухоли и тем самым минимизирует объём хирургического вмешательства ребёнку, возраст и вес которого слишком мал, не оправдалась, – рассказывает ведущий научный сотрудник хирургического отделения отдела общей онкологии НИИ детской онкологии Онкоцентра, д.м.н. Полад Керимов. – Поэтому признаюсь, всяких опасений и страхов перед операцией было много. Опухоль занимала всю брюшную полость, было понятно, что она исходит из левой доли печени, поражая первый, второй и третий её сегменты. По данным визуализации трудно было определить, насколько поражены центральные структуры органа, насколько поражены сосуды, приносящие кровь в печень, а также сосуды, отводящие кровь от печени. Ясно одно - хирургическое вмешательство будет крайне сложным.
– Но мы не ищем лёгких путей, – замечает Полад Керимов, – взвесив все за и против, осторожно, с большими сомнениями я высказался о том, что надо оперировать. Ведь иначе ребёнок погибнет. Не так давно мною была прооперирована девочка с гепатобластомой. Но та была постарше, 6-ти месяцев и изначально было чётко понятно, что опухоль располагается далеко от магистральных сосудов. Хотя тоже имела гигантские размеры. А тут все центральные структуры печени были смещены вправо в сторону здоровой паренхимы печени. И определиться с вовлечённостью этих структур в опухолевый процесс было очень непросто. Это можно было сделать только интраоперационно, т.е. уже во время операции.
Помимо того, значительно осложнял ситуацию вес ребёнка – всего 5 кг. Это значит – даже при самой небольшой кровопотере велика вероятность того, что возникнут серьёзные осложнения, которые будут фатальными. У ребёнка с таким весом объём циркулирующей крови всего 200 мл. А резекция печени подразумевает массивную кровопотерю. Здесь могло бы помочь оборудование, аппарат Cell Saver, способный вернуть ребёнку его кровь, т.е. аутокровь. Потерянная ребёнком кровь собирается, проходит фильтрацию на аппарате и затем возвращается ребёнку. Вот только для работы аппарата необходимо собрать больше литра крови. У маленькой Насти столько просто не было. – Поэтому оперировать надо было, как говорится, non touch, практически на весу, – говорит Полад Акшинович, – гарантированно без каких-то серьёзных травм, аварий и кровопотерь. Что мы и сделали.
– Первым этапом была ревизия и оценка наших возможностей, – поясняет доктор Керимов ход операции. – Сделав разрез, мы поняли, что нам абсолютно ничего не понятно из-за гигантских размеров опухоли. И решили – пойдём стандартно. Будем выделять магистральные сосуды, перевязывать их и осторожно двигаться дальше. Так всю операцию мы поэтапно выделяли различные структуры. Отделили здоровую паренхиму, т.е. ткань печени с опухолью, чтобы не нарушить целостность капсулы. Мы должны оперировать по здоровой паренхиме и нам это удалось. Убрали левую долю печени и часть центральных сегментов, т.е. 4-й сегмент тоже был резицирован – удалён. Изначально предполагали, что выполним более масштабное вмешательство – расширенную левостороннюю гемогепатектомию. Но удалось выполнить более экономное вмешательство, удалили только вторую, третью и часть четвёртого сегмента. Сохранили доли печени. Так что 60% органа сохранили. Со временем она гипертрофируется, увеличивается в размерах, чтобы распределить нагрузку.
Вес удалённой опухоли составил 820 граммов – 20% массы тела ребёнка. Эту невероятную по сложности операцию хирург Керимов провёл поистине виртуозно, продемонстрировав мастерство высочайшего класса. Нигде в России не делают ничего подобного. Более того, такая операция – заметное событие в мировом масштабе и оно обязательно будет освещено в научной литературе. Но всё же радоваться было рано.
Послеоперационный период таил в себе огромную опасность. – Маленькие дети и старики переносят хирургические вмешательства любого объёма, – повторяет слова своего учителя Полад Акшинович, – но часто они не переживают послеоперационных осложнений. Вариантов печального развития событий увы, много – желчеистечение, пневмония, любая другая патология, встречающаяся в послеоперационном периоде. Были худшие предположения – слишком уж маленький вес, могла не выжить, – не скрывает хирург.
Какова же была радость врачей-реаниматологов, медсестёр – всех, кто был задействован в спасении крошечной Насти, когда на вторые сутки после операции девочка без каких-либо проблем начала восстанавливаться и с удовольствием поела! – Для хирурга узнать об этом – настоящее счастье, – признаётся Полад Керимов. – Это счастье, ведь в этот момент мы даже больше отвечаем за ребёнка, чем его родители. Мы взялись выполнить сложное вмешательство. Мы внедрились, вмешались в судьбу ребёнка, понимаете? Это огромная ответственность. И сейчас и даже в дальнейшем, в период реабилитации мы отвечаем за его жизнь. Сегодня я могу сказать, что сделал всё возможное, чтобы шансы ребёнка на полное выздоровление были высокими.
– Сейчас проводим последний, 6-й курс и готовим ребёнка к выписке, – говорит Гарик Сагоян. – Наша храбрая девочка быстро восстановилась – на третьи сутки перевелась из реанимации в стационар. Через две недели после операции состояние стабильное. Что особенно радует – после операции уровень АФП уже был 8 тысяч, сейчас, по прошествии двух недель этот показатель снизился до 1-й тысячи при том, что по её возрасту верхняя норма сегодня 417. Мы ожидаем, что АФП будет ещё снижаться. Отправили кровь на генный анализ. Возможно, есть генные поломки. Если они найдутся, то в зависимости от вида поломки будет необходимо наблюдаться у иммунолога, либо у генетика. Рекомендовано наблюдение у детского онколога по месту жительства, а мы через телемедицину будем консультировать раз в три месяца. Очная консультация один раз в год. Вероятность рецидива примерно 15%, не больше. Прогноз у девочки благоприятный. Вырастет здоровой и скорее всего, не поверит, если ей когда-нибудь эту историю расскажут.