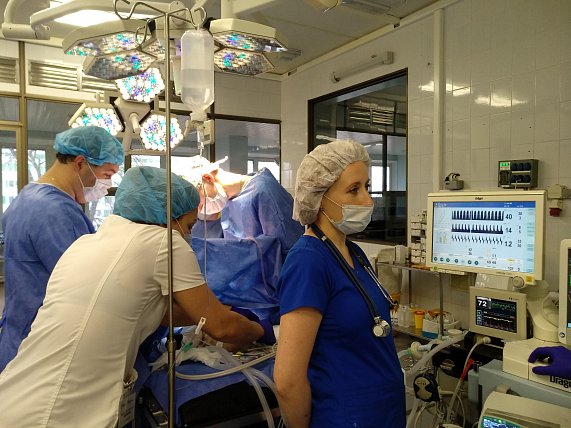
Ко Всемирному дню борьбы с детским раком. Врачи Онкоцентра спасли ребёнка с опухолью, проявления которой не имеют описания в медицинских источниках.
Историю 4-летнего Мусы Сулейманова из Чечни можно назвать обыкновенным чудом. В сотворении которого участвовали анестезиологи-реаниматологи, гематологи, врачи-лаборанты, химиотерапевты, диагносты службы визуализации УЗИ, КТ, МРТ, медсёстры – десятки сотрудников детского института и взрослой клиники онкоцентра имени Блохина. А ещё - благотворительный фонд «Подари жизнь» и мы с вами - все те, кто в начале осени 2019 года делал репосты, искал доноров для маленького Мусы.
Летом прошлого года Муса перестал есть. Всё тело и лицо ребёнка покрылось зудящей сыпью, а живот надулся и стал огромным. Дерматит, - сделали предположение педиатры. Но никакие препараты не помогали. Проверили ещё раз и обнаружили опухолевый процесс, начали лечить. Но состояние мальчика ухудшалось. В НИИ детской онкологии и гематологии Онкоцентра имени Блохина ребёнок попал уже в крайне тяжёлом состоянии.
– Сын очень ослабел, он уже не мог ходить, живот стал огромным – рассказывает мать, Залина Сулейманова. – Отказывался от еды и питья, дышал с трудом, всё время хотел спать. Он просто умирал у меня на руках.
– Пациент был истощён до кахексии, – подтверждает заведующий отделением НИИ детской онкологии и гематологии Тимур Валиев. – Заболевание, которое мы у него диагностировали – лимфома Бёркитта 3-й стадии, но при этом 4-й, неблагоприятной прогностической группы. Очень агрессивная опухоль, она стремительно растёт, её клетки делятся каждые 24 часа. Т.е., если сегодня эта опухоль весит полкилограмма, то завтра уже килограмм, а послезавтра – два килограмма. Объём опухоли, распространённость по всему организму была колоссальная. Даже визуально живот выглядел огромным, легко пальпировалось крупное и плотное новообразование. На снимках КТ мы увидели катастрофическую картину – протяжённость опухолевого конгломерата у такого маленького ребёнка – более 30 сантиметров. Она проросла во все органы и лимфоузлы.
– К тому же, опухолевые клетки лимфомы поражали кожу буквально всего тела, включая конечности и лицо, что визуально выражалось в обильной сыпи, – продолжает Тимур Валиев. – За всю свою многолетнюю практику мы никогда не встречали поражения кожи у детей при лимфомах Беркитта. Подобных случаев не описано ни в российской, ни мировой медицинской литературе, – уточняет доктор Валиев.
Для верификации диагноза у ребёнка лапароскопическим способом врачи взяли фрагмент ткани опухоли на гистологический анализ. И тут, прямо на операционном столе, начала разворачиваться по-настоящему драматическая ситуация. На языке медиков это называется «лизис опухоли», или обильный стремительный распад опухолевых клеток. Что могло спровоцировать спонтанный лизис опухоли? По мнению Тимура Валиева, причин могло быть много – гормон дексаметазон – один из компонентов анестезии, нагнетание в брюшную полость углекислого газа, без которого невозможно лапароскопическое вмешательство, критическая масса накопившихся раковых клеток опухоли, характеризующейся своей агрессивной природой.
Чем больше размер опухоли, тем тяжелее последствия для организма больного. Ведь распадаясь, опухолевые клетки выбрасывают в кровь большое количество токсинов. А здесь исхудавшее маленькое тельце ребёнка и огромное злокачественное новообразование.
– Все биологически активные вещества, получаемые в результате распада опухолевых клеток, росли так стремительно, что наши действия просто не успевали за этим процессом, говорит заведующая реанимационным отделением НИИ детской онкологии и гематологии Нуне Матинян. – В итоге почки отключаются, мочеиспускание становится невозможным. Сердечный ритм нарушается и становится близким к остановке сердца. О том, какой силы был этот стремительный процесс, говорил уже тот факт, что прямо на наших глазах у ребёнка исчезали кожные проявления. Раковые клетки на коже разрушались и сыпь исчезала. И нам надо было «догнать» вот эти активные, токсичные медиаторы и собрать их. Но ни растворы, ни дефибриллятор, который нам пришлось включать трижды, не меняли ситуацию в корне. Биохимические показатели крови были несовместимы с жизнью. Колоссальное содержание в крови лактата, которое может привести к коме, гигантское превышение калия в крови, ведущее к остановке сердца. Верным решением в этой ситуации было бы экстренное подключение гемодиализа. Но мало кто решится взять на себя такую ответственность – очень опасно. И на этом этапе членом нашей большой команды стал ещё один специалист, теперь уже из централизованных подразделений онкоцентра – профессор Громова.
– Мы бежали в реанимацию сломя голову, – рассказывает врач отделения реанимации №1 НИИ клинической онкологии Елена Громова. – Ситуация развивалась лавинообразно, вопреки всем законам. Гиперкалиемия – резкий, неконтролируемый выброс калия в кровь, который ведёт к остановке сердца. Верхняя граница нормы содержания калия в крови – 5.5. – 5,6 ммоль на один литр. У ребёнка этот показатель был равен 7-ми, а через час было уже 9 ммоль. Превышение в 1,5 раза. При этом клетка перестаёт работать, разрушается и никакие реанимационные мероприятия не в силах помочь.Сердце практически уже не работало, работа почек остановилась, артериальное давление 47/20. Состояние критическое.
– Для восстановления угасающих жизненных функций нужен был гемодиализ, – продолжает Елена Георгиевна. – Однако для этого было серьёзное препятствие. При контакте крови с любым инородным телом развивается тромбоз. Поэтому при гемодиализе вводится антикоагулянт, т.е. кроворазжижающий препарат, в нашем случае гепарин. Но ребёнок на операционном столе после лапароскопической операции, у него свежая рана и введение антикоагулянта угрожает кровотечением. Мы рисковали, но выбора у нас не было.
Через 40 минут после подключения гемодиализа у ребёнка появились первые признаки улучшения показателей крови и восстановления функции почек. Гемодиализ продолжался 10 часов, а всего за трое суток после операции мальчику было проведено 4 процедуры.
На этом этапе борьбы за жизнь ребёнка перед врачами снова встал непростой выбор.
Функция почек восстанавливалась не сразу, постепенно. При этом химиотерапию нужно было начинать срочно, опухоль снова продолжала расти со скоростью геометрической прогрессии. Но острая почечная недостаточность, которая пока что сохранялась у Мусы, была противопоказанием. Могли возникнуть фатальные осложнения. И всё-таки врачи начали химиотерапию на фоне продолжающейся заместительной почечной терапии, т.е. гемодиализа. Они виртуозно комбинировали химиотерапию и гемодиализ, то отключая, то подключая аппарат для экстракорпорального очищения крови. Каждую секунду они были готовы к непредсказуемым реакциям организма ребёнка. И выиграли ещё один бой со смертью.
Что стало секретом невероятного успеха этого клинического случая? Совокупность факторов – наличие современного оборудования, постоянная лабораторная готовность для экстренного мониторирования жизненно важных показателей, и главное – слаженная и чёткая работа большой команды высококлассных специалистов различных подразделений онкоцентра.
– Мы колоссальными дозировками поддерживали сердечно-сосудистую деятельность, – говорит Нуне Матинян. – Мощнейшая инфузионно-трансфузионная терапия, поддерживающая все органы и системы ребёнка разными препаратами. Важно было не только удалить токсины-медиаторы, но и поддержать работу печени, почек. Таких анализов, какие мне пришлось увидеть в ходе реанимационных процедур этому ребёнку, я ещё никогда не видела. С такими показателями вообще не живут. И то, что ребёнок выжил, и его мозг при таких нагрузках нисколько не пострадал, это действительно пример высочайшего профессионализма наших специалистов.
– Помню эту минуту, когда мой Муса сказал, что хочет есть, – говорит Залина Сулейманова, и её глаза становятся влажными от слез. – Я увидела его впервые, когда он был подключён к аппарату искусственного дыхания. Он был всё таким же исхудавшим, но ушла сыпь, не было этого огромного живота. А потом, через несколько дней, когда аппарат ИВЛ отключили и он дышал уже самостоятельно, он сказал мне: «Хочу есть». Это было счастьем!
На этом история нашего героя не закончилась. После выписки в палату снова была реанимация. Периоды лечения сопровождались воспалением легких, пневмонией. Ещё и сепсисом, который также явился осложнением высокоинтенсивной химиотерапии в сочетании с таргетной терапией – препаратами молекулярного направленного действия. Агрессивная опухоль не сдаёт позиций сразу. С учётом низкой массы тела, кахексии, истощённости, плохой работы сердца, печени, почек, химиотерапия давала много побочных эффектов. Борьба за жизнь ребёнка продолжалась неделями.
– Эта история в конце концов завершилась благополучно, – подытоживает Тимур Валиев. – До 2003-2004 годов в России из маленьких пациентов с лимфомой Бёркитта на стандартной химиотерапии выживало всего 55%. Сейчас за счёт включения таргетных препаратов этот показатель равен 95%. Именно так. Вероятность того, что наш пациент выздоровеет и навсегда забудет об онкологическом заболевании 95%. Сейчас мы отпускаем Мусу с его мамой домой. Контрольное обследование через месяц.
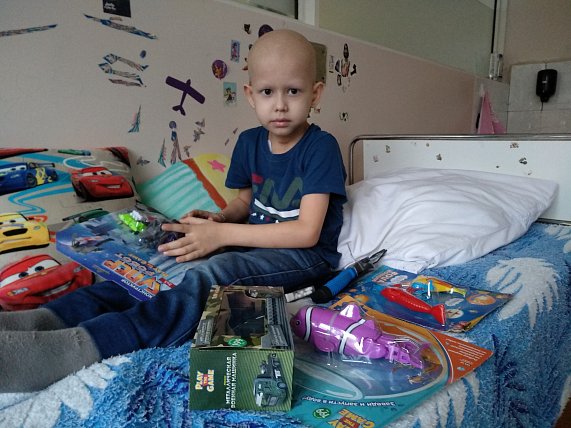
Кровать в палате Мусы завалена новыми игрушками. – Ходим с ним по магазинам и скупаем всё подряд, – улыбается мама Залина. – Мне не жалко, пусть играет. С аппетитом ест, поправляется. Уже набрал несколько килограммов. Скоро за нами приедет папа, и мы вернёмся в наш дом. Там нас ждут его братишка, сестра и вся наша огромная семья.
Муса деловито катается на игрушечном мотоцикле в костюме человека-паука по коридору отделения. Парень серьёзный, общаться вот так запросто с незнакомыми не готов. Хоть и понимает по-русски, но хитро улыбается одними глазами и говорит только с мамой и только по-чеченски. Но мы и не настаиваем. Главное, что ты жив, малыш.
Летом прошлого года Муса перестал есть. Всё тело и лицо ребёнка покрылось зудящей сыпью, а живот надулся и стал огромным. Дерматит, - сделали предположение педиатры. Но никакие препараты не помогали. Проверили ещё раз и обнаружили опухолевый процесс, начали лечить. Но состояние мальчика ухудшалось. В НИИ детской онкологии и гематологии Онкоцентра имени Блохина ребёнок попал уже в крайне тяжёлом состоянии.
– Сын очень ослабел, он уже не мог ходить, живот стал огромным – рассказывает мать, Залина Сулейманова. – Отказывался от еды и питья, дышал с трудом, всё время хотел спать. Он просто умирал у меня на руках.
– Пациент был истощён до кахексии, – подтверждает заведующий отделением НИИ детской онкологии и гематологии Тимур Валиев. – Заболевание, которое мы у него диагностировали – лимфома Бёркитта 3-й стадии, но при этом 4-й, неблагоприятной прогностической группы. Очень агрессивная опухоль, она стремительно растёт, её клетки делятся каждые 24 часа. Т.е., если сегодня эта опухоль весит полкилограмма, то завтра уже килограмм, а послезавтра – два килограмма. Объём опухоли, распространённость по всему организму была колоссальная. Даже визуально живот выглядел огромным, легко пальпировалось крупное и плотное новообразование. На снимках КТ мы увидели катастрофическую картину – протяжённость опухолевого конгломерата у такого маленького ребёнка – более 30 сантиметров. Она проросла во все органы и лимфоузлы.
– К тому же, опухолевые клетки лимфомы поражали кожу буквально всего тела, включая конечности и лицо, что визуально выражалось в обильной сыпи, – продолжает Тимур Валиев. – За всю свою многолетнюю практику мы никогда не встречали поражения кожи у детей при лимфомах Беркитта. Подобных случаев не описано ни в российской, ни мировой медицинской литературе, – уточняет доктор Валиев.
Для верификации диагноза у ребёнка лапароскопическим способом врачи взяли фрагмент ткани опухоли на гистологический анализ. И тут, прямо на операционном столе, начала разворачиваться по-настоящему драматическая ситуация. На языке медиков это называется «лизис опухоли», или обильный стремительный распад опухолевых клеток. Что могло спровоцировать спонтанный лизис опухоли? По мнению Тимура Валиева, причин могло быть много – гормон дексаметазон – один из компонентов анестезии, нагнетание в брюшную полость углекислого газа, без которого невозможно лапароскопическое вмешательство, критическая масса накопившихся раковых клеток опухоли, характеризующейся своей агрессивной природой.
Чем больше размер опухоли, тем тяжелее последствия для организма больного. Ведь распадаясь, опухолевые клетки выбрасывают в кровь большое количество токсинов. А здесь исхудавшее маленькое тельце ребёнка и огромное злокачественное новообразование.
– Все биологически активные вещества, получаемые в результате распада опухолевых клеток, росли так стремительно, что наши действия просто не успевали за этим процессом, говорит заведующая реанимационным отделением НИИ детской онкологии и гематологии Нуне Матинян. – В итоге почки отключаются, мочеиспускание становится невозможным. Сердечный ритм нарушается и становится близким к остановке сердца. О том, какой силы был этот стремительный процесс, говорил уже тот факт, что прямо на наших глазах у ребёнка исчезали кожные проявления. Раковые клетки на коже разрушались и сыпь исчезала. И нам надо было «догнать» вот эти активные, токсичные медиаторы и собрать их. Но ни растворы, ни дефибриллятор, который нам пришлось включать трижды, не меняли ситуацию в корне. Биохимические показатели крови были несовместимы с жизнью. Колоссальное содержание в крови лактата, которое может привести к коме, гигантское превышение калия в крови, ведущее к остановке сердца. Верным решением в этой ситуации было бы экстренное подключение гемодиализа. Но мало кто решится взять на себя такую ответственность – очень опасно. И на этом этапе членом нашей большой команды стал ещё один специалист, теперь уже из централизованных подразделений онкоцентра – профессор Громова.
– Мы бежали в реанимацию сломя голову, – рассказывает врач отделения реанимации №1 НИИ клинической онкологии Елена Громова. – Ситуация развивалась лавинообразно, вопреки всем законам. Гиперкалиемия – резкий, неконтролируемый выброс калия в кровь, который ведёт к остановке сердца. Верхняя граница нормы содержания калия в крови – 5.5. – 5,6 ммоль на один литр. У ребёнка этот показатель был равен 7-ми, а через час было уже 9 ммоль. Превышение в 1,5 раза. При этом клетка перестаёт работать, разрушается и никакие реанимационные мероприятия не в силах помочь.Сердце практически уже не работало, работа почек остановилась, артериальное давление 47/20. Состояние критическое.
– Для восстановления угасающих жизненных функций нужен был гемодиализ, – продолжает Елена Георгиевна. – Однако для этого было серьёзное препятствие. При контакте крови с любым инородным телом развивается тромбоз. Поэтому при гемодиализе вводится антикоагулянт, т.е. кроворазжижающий препарат, в нашем случае гепарин. Но ребёнок на операционном столе после лапароскопической операции, у него свежая рана и введение антикоагулянта угрожает кровотечением. Мы рисковали, но выбора у нас не было.
Через 40 минут после подключения гемодиализа у ребёнка появились первые признаки улучшения показателей крови и восстановления функции почек. Гемодиализ продолжался 10 часов, а всего за трое суток после операции мальчику было проведено 4 процедуры.
На этом этапе борьбы за жизнь ребёнка перед врачами снова встал непростой выбор.
Функция почек восстанавливалась не сразу, постепенно. При этом химиотерапию нужно было начинать срочно, опухоль снова продолжала расти со скоростью геометрической прогрессии. Но острая почечная недостаточность, которая пока что сохранялась у Мусы, была противопоказанием. Могли возникнуть фатальные осложнения. И всё-таки врачи начали химиотерапию на фоне продолжающейся заместительной почечной терапии, т.е. гемодиализа. Они виртуозно комбинировали химиотерапию и гемодиализ, то отключая, то подключая аппарат для экстракорпорального очищения крови. Каждую секунду они были готовы к непредсказуемым реакциям организма ребёнка. И выиграли ещё один бой со смертью.
Что стало секретом невероятного успеха этого клинического случая? Совокупность факторов – наличие современного оборудования, постоянная лабораторная готовность для экстренного мониторирования жизненно важных показателей, и главное – слаженная и чёткая работа большой команды высококлассных специалистов различных подразделений онкоцентра.
– Мы колоссальными дозировками поддерживали сердечно-сосудистую деятельность, – говорит Нуне Матинян. – Мощнейшая инфузионно-трансфузионная терапия, поддерживающая все органы и системы ребёнка разными препаратами. Важно было не только удалить токсины-медиаторы, но и поддержать работу печени, почек. Таких анализов, какие мне пришлось увидеть в ходе реанимационных процедур этому ребёнку, я ещё никогда не видела. С такими показателями вообще не живут. И то, что ребёнок выжил, и его мозг при таких нагрузках нисколько не пострадал, это действительно пример высочайшего профессионализма наших специалистов.
– Помню эту минуту, когда мой Муса сказал, что хочет есть, – говорит Залина Сулейманова, и её глаза становятся влажными от слез. – Я увидела его впервые, когда он был подключён к аппарату искусственного дыхания. Он был всё таким же исхудавшим, но ушла сыпь, не было этого огромного живота. А потом, через несколько дней, когда аппарат ИВЛ отключили и он дышал уже самостоятельно, он сказал мне: «Хочу есть». Это было счастьем!
На этом история нашего героя не закончилась. После выписки в палату снова была реанимация. Периоды лечения сопровождались воспалением легких, пневмонией. Ещё и сепсисом, который также явился осложнением высокоинтенсивной химиотерапии в сочетании с таргетной терапией – препаратами молекулярного направленного действия. Агрессивная опухоль не сдаёт позиций сразу. С учётом низкой массы тела, кахексии, истощённости, плохой работы сердца, печени, почек, химиотерапия давала много побочных эффектов. Борьба за жизнь ребёнка продолжалась неделями.
– Эта история в конце концов завершилась благополучно, – подытоживает Тимур Валиев. – До 2003-2004 годов в России из маленьких пациентов с лимфомой Бёркитта на стандартной химиотерапии выживало всего 55%. Сейчас за счёт включения таргетных препаратов этот показатель равен 95%. Именно так. Вероятность того, что наш пациент выздоровеет и навсегда забудет об онкологическом заболевании 95%. Сейчас мы отпускаем Мусу с его мамой домой. Контрольное обследование через месяц.
Кровать в палате Мусы завалена новыми игрушками. – Ходим с ним по магазинам и скупаем всё подряд, – улыбается мама Залина. – Мне не жалко, пусть играет. С аппетитом ест, поправляется. Уже набрал несколько килограммов. Скоро за нами приедет папа, и мы вернёмся в наш дом. Там нас ждут его братишка, сестра и вся наша огромная семья.
Муса деловито катается на игрушечном мотоцикле в костюме человека-паука по коридору отделения. Парень серьёзный, общаться вот так запросто с незнакомыми не готов. Хоть и понимает по-русски, но хитро улыбается одними глазами и говорит только с мамой и только по-чеченски. Но мы и не настаиваем. Главное, что ты жив, малыш.